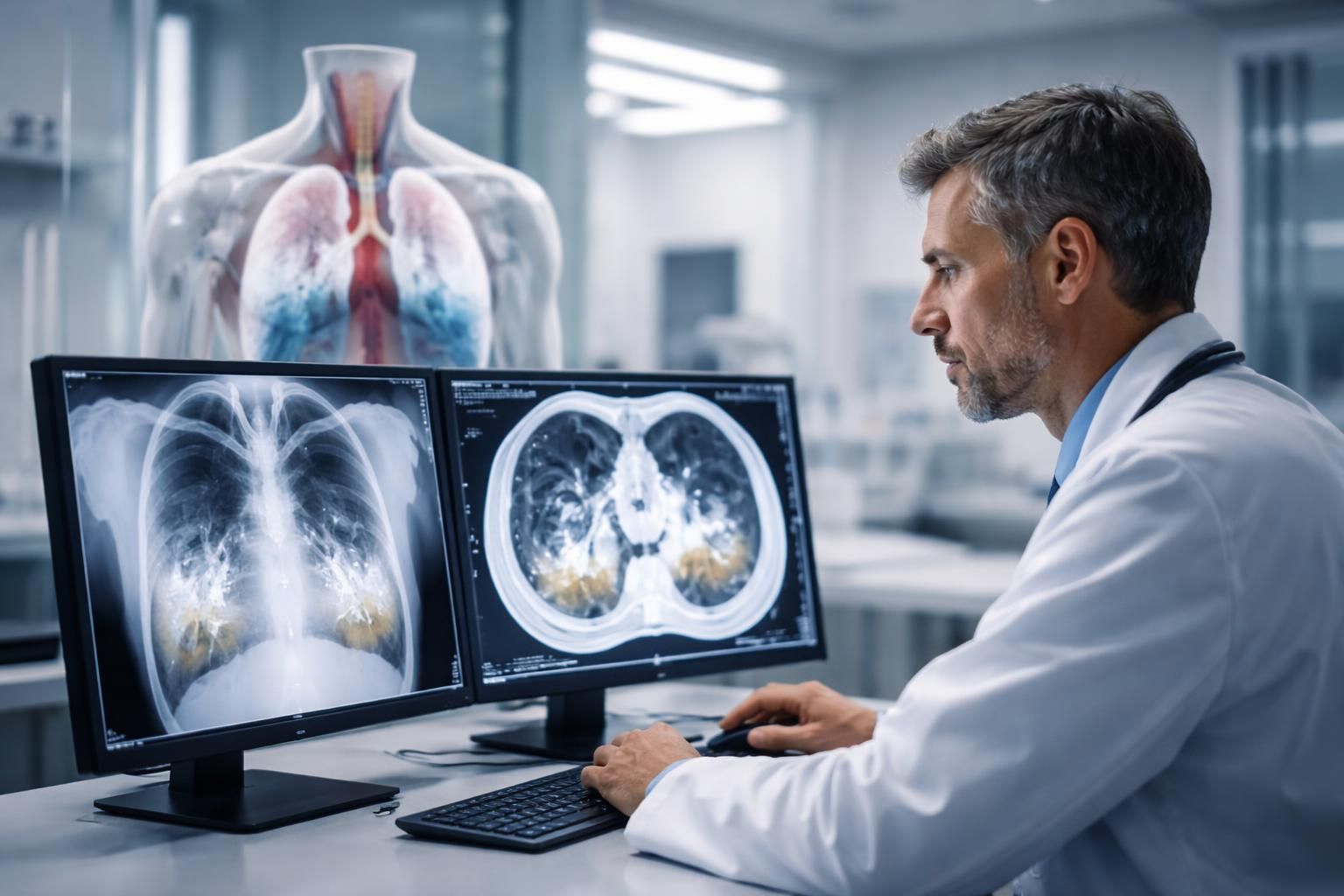
La présence d’eau dans les poumons est une condition inquiétante qui suscite de nombreuses interrogations. Cette situation, souvent redoutée, peut être le signe de différentes pathologies respiratoires. La compréhension des mécanismes sous-jacents et des dernières avancées médicales concernant cette problématique est essentielle pour la prise en charge rapide et efficace des patients concernés. En effet, l’accumulation de liquide dans les poumons, qu’il s’agisse d’un œdème pulmonaire ou d’un épanchement pleural, peut engendrer des complications graves, et sa gestion doit être adaptée à chaque situation. Cet article se penche sur les dernières découvertes, les symptômes, les causes ainsi que les traitements disponibles pour aider à éclaircir cette question cruciale de la santé publique.
Comprendre l’eau dans les poumons : œdème pulmonaire et épanchement pleural
Lorsque l’on évoque la présence d’eau dans les poumons, deux termes médicaux principaux viennent à l’esprit : œdème pulmonaire et épanchement pleural. Ces deux conditions se caractérisent par une accumulation de liquide, mais elles ont des origines et des implications différentes.
L’œdème pulmonaire désigne l’accumulation de liquide dans les alvéoles pulmonaires. Cela se produit souvent en raison d’une défaillance cardiaque, particulièrement de l’insuffisance cardiaque gauche. Dans ce cas, le cœur ne parvient pas à pomper efficacement le sang, ce qui entraîne une pression accrue dans les vaisseaux sanguins pulmonaires. En conséquence, le liquide s’infiltre dans les alvéoles, limitant la capacité respiratoire et ralentissant les échanges gazeux. Les symptômes associés incluent un essoufflement, une sensation de suffocation, et des crépitements à l’auscultation.
D’autre part, l’épanchement pleural concerne l’accumulation de liquide dans l’espace pleural, qui se trouve entre les poumons et la paroi thoracique. Ce liquide peut provenir de diverses sources, notamment des infections comme la pneumonie, des maladies cardiaques ou des pathologies tumorales. Lorsque le liquide s’infiltre dans cette cavité, il peut entraîner des douleurs thoraciques, des symptômes de toux et une gêne respiratoire due à la compression pulmonaire.
Les mécanismes de formation du liquide dans les poumons
La formation de liquide dans les poumons est le résultat de plusieurs mécanismes physiologiques. Pour l’œdème pulmonaire, celui-ci est généralement causé par une augmentation de la pression dans les vaisseaux sanguins pulmonaires. Cette pression accrue peut survenir dans plusieurs contextes, notamment lors de l’insuffisance cardiaque, des lésions pulmonaires ou même d’une réaction à une cardiotoxicité. Au-delà de l’insuffisance cardiaque, des facteurs comme la hypertension pulmonaire peuvent également contribuer à ce phénomène.
En ce qui concerne l’épanchement pleural, son apparition est souvent liée à des processus pathologiques. Les infections, comme celles causées par des bactéries dans la pneumonie, peuvent provoquer un effusion de liquide inflammatoire, entraînant un épanchement. Les maladies malignes, quant à elles, peuvent également causer une accumulation de liquide, souvent historique d’une évolution avancée de la pathologie, rendant le traitement plus délicat.
Ainsi, comprendre l’origine du liquide est fondamental pour orienter le diagnostic et le traitement. Les médecins doivent souvent recourir à des examens d’imagerie– tels que la radiographie ou l’échographie – pour établir un diagnostic précis et déterminer la meilleure approche thérapeutique.
Les symptômes associés à l’eau dans les poumons
Les symptômes d’une accumulation de liquide dans les poumons peuvent varier en fonction de la cause et de la gravité de la condition. Parmi les signes les plus courants, on trouve l’essoufflement, qui peut se manifester à différents stades de gravité, allant de difficultés respiratoires lors des activités quotidiennes à une détresse respiratoire sévère nécessitant une position assise ou semi-assise pour respirer correctement.
Un autre symptôme révélateur est la toux persistante, qui peut évoluer, passant d’une toux sèche à une toux grasse pouvant produire des crachats mousseux. Ce dernier type de crachat est généralement associé à un œdème pulmonaire. En cas de pleurésie, la douleur thoracique, notamment sur un côté lors de l’inspiration, s’ajoute aux troubles respiratoires.
Il est également fréquent d’observer des bruits respiratoires anormaux à l’auscultation, comme des râles crépitants. Ces bruits indiquent que l’air passe à travers le tissu pulmonaire imprégné de liquide. Dans les situations graves, la fatigue extrême, parfois accompagnée de cyanose (coloration bleutée des lèvres et des extrémités), peut indiquer une détresse respiratoire significative. Reconnaître ces symptômes est crucial, car une intervention précoce peut améliorer le pronostic et éviter des complications sévères.
Différences entre œdème pulmonaire et épanchement pleural
Bien qu’ils impliquent tous deux une accumulation de liquide, l’œdème pulmonaire et l’épanchement pleural présentent des différences notables. Dans le cas de l’œdème, le liquide s’accumule directement dans les alvéoles, ce qui perturbe les échanges gazeux et peut entraîner une asphyxie. À l’inverse, l’épanchement pleural engendre une accumulation de liquide qui compresse les poumons, limitant leur capacité à se dilater tout en permettant aux échanges gazeux de varier plus subtilement.
Cette distinction est essentielle pour le choix des approches diagnostiques et thérapeutiques. Les traitements d’urgence pour l’œdème pulmonaire, tels que l’administration d’oxygénothérapie et de diurétiques, diffèrent de ceux utilisés pour traiter un épanchement pleural, où un drainage peut être nécessaire. Ces connaissances permettent aux cliniciens de mieux naviguer dans ces scénarios parfois complexes, assurant ainsi une meilleure qualité de soins adaptés à chaque patient.
Les principales causes de l’eau dans les poumons
Les causes de l’eau dans les poumons sont multiples et peuvent varier largement d’une pathologie à l’autre. L’insuffisance cardiaque est l’une des causes les plus fréquentes de l’œdème pulmonaire. Dans ce cadre, lorsque le cœur ne parvient pas à assurer une circulation sanguine adéquate, le liquide pharmacologique commence à fuir des vaisseaux sanguins vers les alvéoles pulmonaires.
Les infections pulmonaires, en particulier les pneumonies, sont également des facteurs déterminants qui contribuent à l’épanchement pleural. Ces infections peuvent provoquer une inflammation et une accumulation de pus dans la cavité pleurale, entraînant ainsi des douleurs et une gêne respiratoire. D’autres causes incluent des traumatismes thoraciques, où les blessures peuvent endommager les vaisseaux sanguins ou provoquer une fuite de liquide dans la cavité pleurale.
Il est également essentiel de noter que certaines pathologies cancéreuses peuvent provoquer des épanchements pleuraux. La présence de cellules cancéreuses dans cette cavité est souvent liée à un pronostic péjoratif, en particulier dans les cas de métastases pulmonaires.
Liste des causes les plus courantes de l’eau dans les poumons :
- Insuffisance cardiaque gauche
- Pneumonie et autres infections pulmonaires
- Cancers pulmonaires et métastases pleurales
- Traumatismes thoraciques
- Inhalation de liquide ou de substances toxiques
- Maladies rénales ou hépatiques
Les traitements disponibles pour l’eau dans les poumons
Le traitement de l’eau dans les poumons dépend principalement de la cause sous-jacente. En cas d’œdème pulmonaire aigu, une intervention immédiate est nécessaire. Cela inclut des traitements d’urgence tels que l’oxygénothérapie, qui aide à augmenter l’apport d’oxygène dans le sang, et l’administration de diurétiques pour aider à éliminer l’excès de liquide dans les poumons.
Si un patient présente une détresse respiratoire sévère, une hospitalisation pour des soins en unité de soins intensifs est souvent requise. Des traitements additifs, comme des vasodilatateurs pour réduire la pression sanguine ou des anticoagulants en cas de complications thromboemboliques, peuvent également être envisagés.
Pour les épanchements pleuraux, le traitement dépend de leur cause. Dans les cas bénins, des médicaments anti-inflammatoires ou des antibiotiques peuvent être prescrits. En revanche, dans les situations plus graves, une ponction pleurale peut être effectuée pour évacuer le liquide accumulé. Cette intervention est souvent réalisée sous échographie pour garantir la sécurité et l’efficacité. Dans les cas où un cancer est identifié, des traitements comme la chimiothérapie ou la radiothérapie peuvent être nécessaires afin de réduire l’accumulation de liquide liée à la tumeur.
| Type d’accumulation de liquide | Causes | Traitements |
|---|---|---|
| Œdème pulmonaire | Insuffisance cardiaque, infections pulmonaires | Oxygénothérapie, diurétiques, soutien en soins intensifs |
| Épanchement pleural | Pneumonie, cancers, traumatismes | Ponction pleurale, antibiotiques, chimiothérapie |
Prévention et suivi médical
Le suivi médical est fondamental pour les patients ayant des antécédents d’eau dans les poumons. Les personnes souffrant d’insuffisance cardiaque doivent avoir un suivi rigoureux pour éviter des récidives. Cela inclut la gestion régulière des médicaments et des changements de mode de vie, tels qu’une alimentation low-sodium et des conseils sur l’activité physique appropriée.
Pour prévenir les infections pulmonaires, il est essentiel d’encourager des pratiques de vaccination et une bonne hygiène. La vaccination contre la grippe et le pneumocoque peut réduire le risque de pneumonie. En cas de diagnostics préexistants, le dépistage précoce et l’intervention rapide sont aussi des facteurs déterminants qui améliorent le pronostic.
En conclusion, la prise en charge des cas d’eau dans les poumons dépend avant tout d’une identification rapide et précise de la condition sous-jacente. Grâce à des traitements adaptés et à un suivi médical rigoureux, il est possible de réduire l’incidence de complications graves et d’améliorer la qualité de vie des patients concernés.